Die Verbindung von
modernsten wissenschaftlichen Erkenntnissen,
langjähriger Erfahrung
und ganzheitlichem Verstehen ist unsere Leidenschaft.
Die QIMOTO Nacken.clinic
4-Stufen-Strategie
Eines wird immer deutlicher,
die Ursachen von Nackenschmerzen sind noch vielfältiger ("komplexer") als wir gedacht haben und die beteiligten Faktoren fast unüberschaubar.
Und:
Je länger Nackenbeschwerden bestehen, desto eher kommen weitere Faktoren, wie z.B. die Entstehung eines Schmerzgedächtnis, hinzu.
Neben den "klassischen" orthopädischen Ursachen, wie Bandscheibenveschleiss, Arthrose u.a. finden sich viele weitere Faktoren aus anderen medizinischen Disziplinen: Kiefer, Zähne, Ohr, Kopf, Nerven, innere Organe, Hormone, insbesondere Schilddrüse. Selbst das vegetative Nervensystem und das Autoimmunsystem können in das Problem von Nackenschmerzen verwickelt sein.
Alle wissenschaftlichen Untersuchungen zeigen auch,
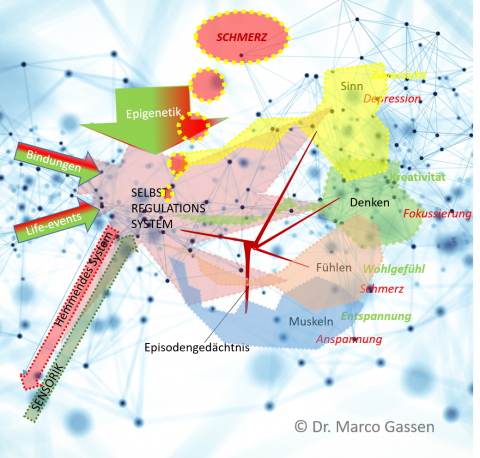
es gibt sie nicht, die strikte Trennung von körperlichen Strukturen auf der einen und unserem Nervensystem zur Steuerung unserer Bewegung und Haltung; der An- und Entspannung; der Muskeln, dem Stress- und Schmerzsystem; unseren Emotionen und unserem Verhalten auf der anderen Seite.
Aber nicht nur das:
Auch das reduzierte mechanische Erklärungsmodell "eine Ursache -> gesamte Wirkung" (Descartes 1664) gilt für die meisten Nackenschmerzen nur in extremen Ausnahmefällen, wie z.B. bei einem schweren Unfall.
-
In den meisten Fällen gibt es nicht eine isolierte Ursache, sondern chronische Beschwerden entstehen im Zusammenspiel mehrerer ungünstiger Faktoren!
So können z.B. selbst größere Bandscheibenvorfälle an der Halswirbelsäule vollkommen schmerzfrei sein, wohingegen kaum messbare Dysbalancen der Muskulatur oder Entzündungen der Faszien zu anhaltenden und schmerzhaften Verspannungen führen können. Natürlich wünschen wir uns eine Ursache, schließlich hat es ja irgendwie begonnen und es tut ja auch an einer speziellen Stelle weh. Aber mal ehrlich, wenn es so einfach wäre, wären Sie nicht auf dieser Webseite.
-
Heute wissen wir wie komplex unser Körper und Nervensystem miteinander verknüpft sind.
Mit der Entwicklung des bio-psycho-sozialen Modell zur Erklärung von Gesundheit, Krankheit und Beschwerden veränderte sich auch unser Verständnis von Schmerzen radikal. Bereits 2003 erklärte die WHO deshalb, dass die Ursachen von Krankheit und Gesundheit nur im Zusammenspiel verschiedener Regelungssysteme zu verstehen sind. Dieses mehr theoretische Konzept wurde in den letzten 20 Jahren durch die Ergebnisse der der Neurobiologie, insbesondere der neuen Forschungsergebnisse zu Schmerz und Schmerzgedächtnis und der Muskel- und Faszienforschung, immer besser verstanden und hilft uns die komplexen Bedingungen bei Nackenschmerzen zunehmend besser zu behandeln.
-
Komplexe Beschwerden erfordern multimodale und individuelle Behandlungen
Die x. Massage oder Krankengymnastik wird es nicht ändern. Immer das gleiche führt zu den gleichen Ergebnissen, vielleicht kurzzeitige Linderung, aber kein Fortschritt. Krankengymnastik, oder besser Training ist essentiell, aber es muss das Richtige sein. Die führenden australischen ForscherInnen (Hodges, Falla, Jull) sprechen von "tailored". D.h. die Übungen müssen genau auf das ausgerichtet sein was bei Ihnen individuell geschwächt ist und dem Grad der Dysbalance angepasst werden, wir nennen es individuelles Stufentraining. Pauschale Dehnungen sind fast immer FALSCH! Zusätzliche Behandlungen des Schmerzsystem (Kiefer, Vagus, Hormonsystem) sind fast immer zusätzlich erforderlich!
Wenn Sie Ihre Beschwerden in den Griff bekommen wollen, müssen Sie wahrscheinlich auch Ihren Blick auf Ihre Beschwerden ändern und Ihr Verständnis erweitern. Ähnlich wie die Menschen bei der Entdeckung das die Erde keine Scheibe ist.
Oder besser vergleichbar mit der Veränderung unseres Verständnisses der Welt mit Entdeckung der Relativitätstheorie und der Quantenmechanik.
Natürlich können Sie auch bei einem Verständnis wie zu Zeiten von Descartes im 17. Jahrhundert bleiben und an eine rein mechanische Ursache wie einen fehlstehenden Atlas oder einen eingeklemmten Vagus als einzigen Grund Ihrer Beschwerden glauben.
Aber wenn Sie damit nicht weiterkommen können Ihnen die Ergebnisse der modernen wissenschaftlichen Forschung unmd unsere davon abgeleiteten Untersuchungen und Behandlungen weiterhelfen. Denn neben der Diagnostik haben wir uns auf die Behandlungen ohne Operation spezialisiert.
Falls doch einmal eine Operation erforderlich sein sollte, haben wir gute Verbindungen zu renommierten Operateuren.
Unsere 4-Stufen-Nackenstrategie
umfasst mit den 4 Systemen Struktur, Funktion, Steuerung und Person alle wichtigen Bereiche (sog. Kontextfaktoren), die die modernen wissenschaftlichen Forschungsergebnisse über die Ursachen von Nackenschmerzen zur Verfügung stellen*.
In der Essenz bestimmen diese 4 parallel bestehenden und eng miteinander verknüpften Organisationssysteme unseres "Mensch seins", auch ob wir Nackenschmerzen haben oder schmerzfrei sind:
*Auch wenn es sehr vereinfachend ist, nehmen wir zur Veranschaulichung als Beispiel im Folgenden ein Auto
*Auszug der wissenschaftlichen Literatur zu unserem Konzept
- Bärtschi E: Propriozeption der HWS: Ist ein koordinatives Training bei Nackenbeschwerden sinnvoll?. Manuelle Therapie 2009; 13(01): 14-22.
- Blanpied PR, Gross AR, Elliott JM, Devaney LL, Clewley D, Walton DM, Sparks C, Robertson EK: Neck Pain: Revision 2017. J Orthop Sports Phys Ther. 2017; 47(7): A1-A83.
- Bogduk N, McGuirk B (2006). Management of acute and chronic neck pain. An evidence-based approach. Elsevier.
- Casser H-R: Nackenschmerzen: Bedeutung und Behandlung von Funktionsstörungen. Neck Pain: Importance and Treatment of Dysfunctions. Akt Rheumatol 2015; 40: 354–358.
- Casser H-R, Hasenbring M, Becker A, Baron R (2016): Rückenschmerzen und Nackenschmerzen. Interdisziplinäre Diagnostik und Therapie, Versorgungspfade, Patientenedukation, Begutachtung, Langzeitbetreuung. Springer-Verlag: Berlin Heidelberg.
- Childs JD, Cleland JA, Elliott JM, Teyhen DS, Wainner RS, Whitman JM, Sopky BJ, Godges JJ, Flynn TW; American Physical Therapy Association: Neck pain: Clinical practice guidelines linked to the International Classification of Functioning, Disability, and Health from the Orthopedic Section of the American Physical Therapy Association. J Orthop Sports Phys Ther. 2008; 38(9): A1-A34.
- Dehner C, Kramer M: Beschleunigungstrauma der HWS – ein Update. Manuelle Therapie 2017; 21(04): 155-160.
- Derra C, Schilling C (2020): Achtsamkeit und Schmerz. Stress, Schlafstörungen, Stimmungsschwankungen und Schmerz wirksam lindern. (4. Aufl.). Klett-Cotta: Stuttgart.
- Draheim N, Ebinger F, Schnöbel-Müller E, Wolf B, Häuser W: Definition, diagnostics and therapy of chronic widespread pain and the (so-called) fibromyalgia syndrome in children and adolescents: Updated guidelines 2017. Schmerz (Berlin, Germany).
- Egle U, Egloff N, Känel R: (2016). Stress-induced hyperalgesia (SIH) as a consequence of emotional deprivation and psychosocial traumatization in childhood: Implications for the treatment of chronic pain. Schmerz. 2016. (Berlin, Germany). 30(6): 526-36.
- Egle U, Keller F, Kappis B, Schairer U, Bär KJ: Stressinduzierte Hyperalgesie. Neurobiologische Mechanismen und ihre Konsequenzen für die Begutachtung chronisch Schmerzkranker. Der Medizinische Sachverständige. 2016. 112. 73-80.
- Egle U: Psychosomatische Schmerzmedizin 2. Differentialdiagnose und spezifische psychosomatische Therapie. 2017.
- Egle U: Stressinduzierte Hyperalgesie und Craniomandibuläre Dysfunktion. Konsequenzen für die Therapie. 2017.
- Egle U: Wie das Gehirn aus Stress Schmerz macht ... 1-2. 2017.
- Egle U: Workshop Psychosomatische Schmerztherapie Göttingen. 2018.
- Egle U, Roth G: Neurobiologisch fundierte Psychotherapie bei Trauma und Schmerz. 2018.
- Egle U, Seeher C, Kunz I, Verciglio D, Cattapan K: Behandlung von Patienten mit stressbedingten Schmerzerkrankungen. 2019.
- Egle UT: Bio-psycho-soziale Anamnese Beitrag für das Lehrbuch Psychosomatik. Neurobiologisch fundiert – Evidenz basiert, Hrsg. Egle UT, Heim C, Strauß B, von Känel R, W. Kohlhammer Stuttgart 2020.
- Egle U: Neurobiologische Grundlagen und Risikofaktoren bei stressinduzierten Schmerzzuständen. 2020.
- Egle U: Neurobiologische Zusammenhänge von Schmerz und Insomnie. 2. Symposium des Schlafzentrums Zürich „Schlaf und Schmerz“ 2020.
- Egle U: Neurobiologische Grundlagen und Risikofaktoren bei stressinduzierten Schmerzzuständen. 2020.
- Egloff N, von Känel R, Egle U. (2008). Weder Descartes noch Freud? Aktuelle Schmerzmodelle in der Psychosomatik. Praxis 2008; 97: 549-557.
- Egloff N: Central sensitivity: Erklärung für unerklärten Schmerz? Diagnostisch-Therapeutisches Seminar 12.06.2008
- Fischer L, Peuker ET (2011): Lehrbuch Integrative Schmerztherapie. Karl F. Haug Verlag: Stuttgart.
- Giangarra CE, Manske RC, Brotzman SB (2018): Clinical Orthopaedic Rehabilitation. A Team Approach. (4. Aufl.). Elsevier: Philadelphia.
- Graf M, Grill C, Wedig H-D (2009): Beschleunigungsverletzung der Halswirbelsäule. HWS-Schleudertrauma. Steinkopff Verlag.
- Grotkamp S et al.: Personenbezogene Faktoren im bio-psycho-sozialen Modell der WHO: Systematik der Deutschen Gesellschaft für Sozialmedizin und Prävention (DGSMP)Gesundheitswesen 2020; 82: 107–116.
- Hodges P (2019): Advanced concepts in lumbopelvic motor control: An integrated approach to clinical assessment & treatment of motor control dysfuncion.
- Hohmann D, Kügelgen B, Liebig K (1988): Neuroorthopädie. Erkrankungen des zervikookzipitalen Übergangs Spondylolisthesis Wirbelsäule in Arbeit und Beruf. Springer-Verlag: Berlin Heidelberg.
- Holzapfel M: Somatoforme Störungen. Kantonsspital St. Gallen. 2012.
- Hottenrott K, Hoos O, Esperer HD (2009): Herzfrequenzvariabilität: Risikodiagnostik Stressanalyse Belastungssteuerung. Schriften der Deutschen Vereinigung für Sportwissenschaft. Czwalina Verlag: Hamburg.
- Hülse M, Neuhuber W, Wolff H-D (2005): Die obere Halswirbelsäule. Pathophysiologie und Klinik. Springer Medizin Verlag: Heidelberg
- Isele D, Teicher M, Ruf-Leuschner M, Elbert T; Kolassa IT, Schury K, Schauer M: KERF – Ein Instrument zur umfassenden Ermittlung belastender Kindheitserfahrungen: Erstellung und psychometrische Beurteilung der deutschsprachigen MACE (Maltreatment and Abuse Chronology of Exposure) Scale. Zeitschrift für Klinische Psychologie und Psychotherapie 2014; 43. 121.
- Jull G, Moore A, Falla D, Lewis J, McCarthy C, Sterling M (2015): Grieve’s Modern Musculoskeletal Physiotherapy. (4. Aufl.). Elsevier: UK
- Jull G, Sterling M, Falla D, Treleaven J, O’Leary S (2008). Whiplash, Headache and Neck Pain. Reseach-based directions for physical therapies. Churchill Livingstone Elsevier.
- Jull G, Falla D, Treleaven J, O’Leary S (2019): Management of Neck Pain Disorders: a Research-Informed Approach. Elsevier.
- Keller F, Kappis B, Schairer U, Egle U: Sozialmedizinische Begutachtung bei chronischen Schmerzzuständen. Der Medizinische Sachverständige. Med Sach 2016.
- Kim EK, Kim JS: Correlation between rounded shoulder posture, neck disability indices, and degree of forward head posture. J Phys Ther Sci. 2016 Oct; 28(10): 2929-2932.
- Kirmizi M, Simsek IE, Elvan A, Akcali O, Angin S: Investigation of the effects of flat cushioning insole on gait parameters in individuals with chronic neck pain. Acta Bioeng Biomech. 2019; 21(2): 135-141.
- Kügelgen B, Hillemacher A (1989): Problem Halswirbelsäule. Aktuelle Diagnostik und Therapie. Springer-Verlag: Berlin Heidelberg New York.
- Leitlinie für die ärztliche Begutachtung von Menschen mit chronischen Schmerzen („Leitlinie Schmerzbegutachtung“) Stand 4. Aktualisierung 2017.
- Locher H, Casser H-R, Strohmeier M, Grifka J (2011): Spezielle Schmerztherapie der Halte- und Bewegungsorgane. Georg Thieme Verlag KG: Stuttgart.
- McKenzie R (1986): Die Selbstbehandlung für den Nacken.
- Niemier K, Seidel W (2012): Funktionelle Schmerztherapie des Bewegungssystems. (2. Aufl.). Springer-Verlag: Berlin Heidelberg.
- Niemier K, Seidel W, Psczolla M, Steinmetz A, Ritz W, Holtschmit JH (2018): Schmerzerkrankungen des Bewegungssystems. Multimodale interdisziplinäre Komplexbehandlung. De Gruyter: Berlin/Boston.
- Ott M et al.: Körperlich-seelische Berührungen im Fokus der Psychoneuroimmunologie. Der Schmerzpatient 2019; 2(02): 66-75.
- Pinel JPJ, Pauli P (2017): Biopsychologie. (8. Aufl.). Pearson: Hallbergmoos.
- Roelofs K: Freeze for action: neurobiological mechanisms in animal and human freezing. Philos Trans R Soc Lond B Biol Sci. 2017 Apr 19;372(1718).
- Scherer M, Chenot JF: DEGAM S1 Handlungsempfehlung Nackenschmerzen. DEGAM-Leitlinie Nr. 13. Stand 06/2016.
- Schiltenwolf M et al.: Begutachtung chronischer muskuloskeletaler Schmerzen. Aktualisierung der Leitlinie zur Begutachtung von Menschen mit chronischen Schmerzen. Z Orthop Unfall 2018; 156: 1–8.
- Schöttl W (2012): Die cranio-mandibuläre Regulation. Interdisziplinäre Betrachtung des neuromuskulären Reflexgeschehens. MediPlus Verlagsgesellschaft.
- Sterling M, Smith A. WAD: Assessment und Management. Manuelle Therapie 2017; 21: 161–169.
- Tegenthoff M: Leitlinien für Diagnostik und Therapie in der Neurologie. Neurotraumatologie und Erkrankungen von Wirbelsäule und Nervenwurzel. Beschleunigungstrauma der Halswirbelsäule. Stand 09/2012.
- Von Känel R: Stressbedingte Krankheiten und deren körperliche Symptome. Springer Fachmedien Wiesbaden. 2015.
- Von Piekartz HJM (2005): Kiefer, Gesichts- und Zervikalregion. Neuromuskuloskeletale Untersuchung, Therapie und Management. Georg Thieme Verlag: Stuttgart.
- Widder B et al.: Leitlinie für die Begutachtung von Schmerzen. Psychotherapeut 5. Springer Medizin Verlag. 2007.
- Wolff H-D (1996): Neurophysiologische Aspekte des Bewegungssystems. (3. Aufl.). Springer-Verlag: Berlin Heidelberg New York.